
¿Qué es la diabetes?
La diabetes (diabetes mellitus, DM) es una enfermedad crónica que produce un aumento anormal de los niveles de glucosa en sangre, es decir, hiperglucemia.
Si no se trata esta hiperglucemia se pueden desarrollar complicaciones agudas y crónicas.
El páncreas de las personas que padecen diabetes no produce insulina, o bien su cuerpo tiene resistencia a la acción de esta hormona, de manera que la glucosa no entra en las células y se queda en la sangre, donde aumenta su nivel.
¿Por qué se produce?
La glucosa que obtenemos de los alimentos es una fuente de energía para nuestro cuerpo.
La insulina es una hormona fabricada por el páncreas que permite que la glucosa penetre en las células para poder aprovecharla.
La insulina es la llave que permite pasar la glucosa de la sangre a las células. Gracias a la insulina la glucosa puede entrar en la célula.
El páncreas de las personas que padecen diabetes no produce insulina, o bien su cuerpo tiene resistencia a la acción de esta hormona, de manera que la glucosa no entra en las células y se queda en la sangre, donde aumenta su nivel.
Tipos de diabetes
Diabetes tipo 1
- Se produce porque el páncreas deja de fabricar insulina repentinamente.
- Suele aparecer a edades tempranas, incluso en la infancia.
- Suele necesitar tratamiento con insulina una vez hecho el diagnóstico.
- Si no se trata a tiempo puede provocar complicaciones graves.
Diabetes tipo 2
- Se produce por la resistencia del cuerpo a la acción de la insulina.
- Suele aparecer por encima de los 40 años.
- Habitualmente no necesita insulina una vez hecho el diagnóstico, pero a lo largo de la evolución de la enfermedad puede ser necesaria.
- Se asocia a obesidad, sedentarismo, hipertensión arterial o alteraciones de las grasas en sangre.
Diabetes gestacional
- Aparece en mujeres embarazadas, habitualmente en el segundo trimestre.
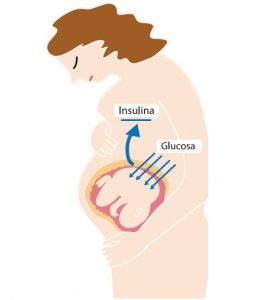
- Las hormonas de la placenta provocan resistencia a la insulina, lo cual puede originar hiperglucemia.
- Tiene consecuencias para la madre y el feto.
- Se diagnostica con la realización del test de O’Sullivan entre las semanas 24 y 28 de embarazo.
- Si este test es positivo hay que realizar una sobrecarga oral de glucosa.
- El tratamiento consiste en dieta y ejercicio, y en ocasiones requiere insulina.
Diabetes tipo LADA (Latent Autoimmune Diabetes of Adults)
- Aparece en adultos jóvenes.
- Su asociación con la obesidad, la hipertensión y las alteraciones de las grasas es menor que en la diabetes de tipo 2.
- Al inicio se trata con hipoglucemiantes orales, pero se requiere insulina de forma precoz en caso de fallo de estos tratamientos.
Diabetes monogénicas tipo MODY (Maturity Onset Diabetes of the Young)
- Causada por mutaciones en un solo gen que disminuye la secreción de insulina estimulada por la glucosa y que suele aparecer antes de los 25 años.
Diabetes secundaria
- Aparece a partir de enfermedades del páncreas, endocrinas, infecciones, inducida por fármacos…
Fundamentos del tratamiento
El tratamiento de la diabetes se basa en tres pilares: dieta, ejercicio, fármacos y educación. Estos tres pilares deben estar en equilibrio.

La dieta
- Debe ser personalizada en función del tipo de diabetes, la edad, el peso, la actividad física y el tipo de tratamiento farmacológico.
- Tiene que ser una dieta sana y equilibrada basada en los principios de la dieta mediterránea.
- Es necesario restringir el consumo de hidratos de carbono de absorción rápida, el alcohol y las grasas de origen animal.
- Es importante respetar los horarios de las comidas y no saltarse ninguna ingesta.
Ejercicio físico
 La práctica de ejercicio físico debe ser regular y estable en el tiempo.
La práctica de ejercicio físico debe ser regular y estable en el tiempo.- Se recomienda hacer 150 minutos semanales de actividad física aeróbica y de intensidad moderada-intensa, repartida en 3 días por semana.
- Es conveniente escoger el tipo de ejercicio a realizar en función de las preferencias personales, la condición física previa y otras enfermedades concomitantes.
Tratamiento farmacológico
Fármacos orales
- Son medicamentos que se administran por vía oral.
- Ayudan a controlar los niveles de glucosa en sangre en la diabetes tipo 2.
- Existen diferentes familias de fármacos que, a menudo, deben asociarse para alcanzar los objetivos de control.
Insulina
- Es la hormona que necesita la glucosa para entrar en las células.
- Se administra inyectada por vía subcutánea.
- Se utiliza en el tratamiento de la diabetes tipo 1 y puede ser necesaria en el de la diabetes tipo 2.
- Existen diferentes tipos de insulina: rápida, intermedia, lenta y mixta. El profesional sanitario elegirá el tipo de insulina y la dosis más adecuada para cada persona.
Objetivos de control
En una persona con diabetes es importante controlar los niveles de glucosa en sangre (glucemia) y la hemoglobina glicada (HbA1c).
La hemoglobina glicada mide los niveles de glucemia en sangre en los últimos 2-3 meses.
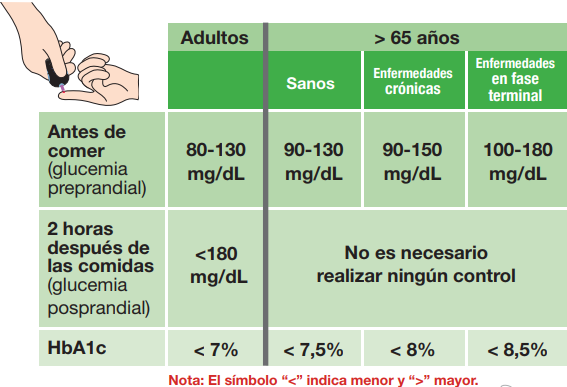
Además, es importante controlar el resto de factores de riesgo cardiovascular como el peso, las cifras de tensión arterial, los niveles de grasas en sangre y no fumar.
Complicaciones de la diabetes
Si la diabetes no se trata correctamente o no seguimos las pautas marcadas por nuestro médico nuestra salud puede verse afectada. Las complicaciones derivadas de esta enfermedad pueden ser agudas o crónicas.
Complicaciones agudas
1. Hipoglucemia
Se define como una glucemia en sangre menor a 60mg/dL. Esta bajada de azúcar puede ocasionar algunos síntomas como: sudoración, palidez, temblor, inestabilidad e incluso, si es grave, pérdida de conciencia.
En caso de sospecha de padecer hipoglucemia conviene realizar un autocontrol de glucemia capilar y, si se confirma, tomar hidratos de carbono de absorción rápida (azúcar, zumo de fruta, bebidas azucaradas).
2. Hipoglucemia severa
Presenta niveles de glucemia en sangre mayor de 200 mg/dL. Puede ser asintomática u ocasionar algunos síntomas como sed excesiva, producción frecuente y abundante de orina y, si se mantiene en el tiempo, pérdida involuntaria de peso.
En caso que no se trate tiempo, una hiperglucemia puede originar una cetosis, que se caracteriza por la aparición de cuerpos cetónicos en sangre, o una cetoacidosis, que, además, provoca una reducción del pH de la sangre que requiere tratamiento en un centro hospitalario.
La complicación aguda más grave es el coma hiperosmolar, que se produce por la deshidratación del cuerpo por la hiperglucemia y también requiere tratamiento hospitalario.
Complicaciones crónicas
La diabetes mal controlada puede provocar, a largo plazo, efectos negativos en diferentes órganos del cuerpo.
1. Ojos
Puede causar una retinopatía diabética, que consiste en el daño de la retina y, en sus estadios más avanzados, provoca pérdida de visión.
2. Pies
Puede afectar la sensibilidad de esta parte del cuerpo, por lo que se pueden producir úlceras que pueden pasar inadvertidas. También puede afectar la circulación de la sangre a través de las arterias.
3. Riñón
Puede aparecer una nefropatía diabética, que consiste en un déficit de la función del riñón.
4. Corazón
En los pacientes diabéticos existe mayor riesgo de sufrir un infarto agudo de miocardio.
5. Cerebro
La mala circulación en las arterias del cerebro puede provocar un ictus, que comúnmente se conoce con el nombre de embolia.
Para poder detectar a tiempo estas posibles complicaciones de la diabetes se llevan a cabo una serie de pruebas diagnósticas periódicas, como el análisis de sangre, en que además de controlar la glucemia se mira la función del riñón y las grasas en sangre. También se realiza un fondo de ojo para comprobar el estado de la retina. Y es necesaria la revisión de los pies para descartar lesiones de la piel que hayan pasado inadvertidas, así como para comprobar la sensibilidad y la circulación.
Consejos útiles
Para obtener un buen control de la diabetes es indispensable implicarse en el conocimiento de la enfermedad y en su tratamiento.
- Los tres pilares del tratamiento son: dieta, ejercicio y tratamiento farmacológico, y deben estar en equilibrio.
- Es necesario controlar los niveles de glucemia, pero también el peso, la tensión arterial, las grasas en sangre y no fumar. El autoanálisis de la glucemia capilar permite detectar posibles complicaciones agudas de la diabetes.
- Para evitar el desarrollo de complicaciones crónicas de la diabetes conviene realizar pruebas complementarias periódicas como:
- Análisis de sangre
- El fondo de ojo
- Revisión de los pies



















