Control
Claves del control de la diabetes¿Como conseguir controlar la diabetes?
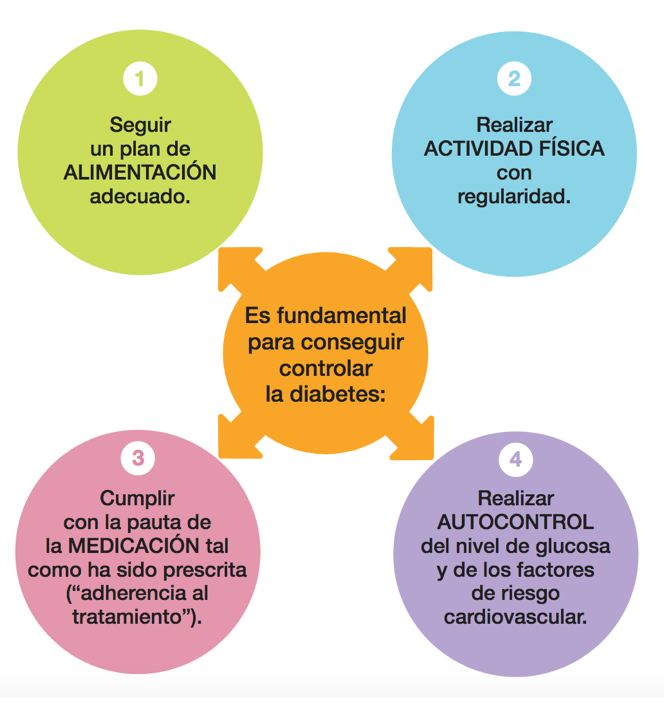 Para conseguir controlar la diabetes hay que utilizar todos los elementos terapéuticos que sean necesarios. Para ello, es fundamental la integración de la persona con diabetes en el equipo de salud y que sea consciente de la importancia de cuidarse y de cumplir las indicaciones médicas. Cuanto más se acerque el nivel de glucosa y el del resto de factores de riesgo cardiovascular al nivel normal, menos probabilidades habrá de que se padezca problemas de salud graves.
Para conseguir controlar la diabetes hay que utilizar todos los elementos terapéuticos que sean necesarios. Para ello, es fundamental la integración de la persona con diabetes en el equipo de salud y que sea consciente de la importancia de cuidarse y de cumplir las indicaciones médicas. Cuanto más se acerque el nivel de glucosa y el del resto de factores de riesgo cardiovascular al nivel normal, menos probabilidades habrá de que se padezca problemas de salud graves.
El medidor de glucosa es la principal herramienta que tiene la persona con diabetes para conocer sus niveles de glucosa. Mantenerlos dentro de los objetivos de control puede prevenir o retrasar notablemente las complicaciones propias de la diabetes, tales como las lesiones nerviosas, oculares, renales y vasculares. Con este objetivo, el profesional sanitario elaborará un plan que se adapte a tus necesidades sobre el tratamiento, dieta, ejercicio, etc. Es muy importante que sigas sus recomendaciones y que lleves un buen registro de todos tus controles de glucosa, pues la información obtenida de ellos os ayudará a evaluar qué es lo que funciona y qué no. Pero, para que esta información sea del todo útil, es muy importante que realices una técnica de análisis adecuada
Es muy importante recordar que los objetivos de control de la glucemia y el resto de factores de riesgo deben ser siempre individualizados para cada persona, en función de sus características.
De forma global, para la mayoría de las personas, se recomienda:
- Glucemias en ayunas menores de 80-130 mg/dL
- Glucemias post-prandiales (después de las comidas) menores de 130 mg/dL.
- Hemoglobinas glicadas menores de7% (es el principal indicador del control de la glucemia).
- Colesterol total menor de 200 mg/dL.
- Colesterol de LDL menor de 100-130 mg/dL y,si existen muchos factores de riesgo o problemas vasculares, menor de 70-100 mg/dL.
- Triglicéridos menores de 150 mg/dL.
- Presión arterial menor de 130-140/ 80-90 mmHg.
- Un peso razonable: rIMC (masa corporal medida con la fórmula:peso/altura2) menor de 30 kg/m2.
- Cintura menor de 94 cm en elhombre y de 80 cm en la mujer.
- Plan de alimentación concalorías adecuadas.
- Actividad física diaria evitando el sedentarismo.
- No fumar.
SMARTMETER: control inteligente de la diabetes.
La democratización del uso de smartphones y la mejora de la señal de Internet han propiciado la aparición de aplicaciones para dispositivos móviles y objetos que basan su funcionamiento en la conectividad y transmisión de datos de salud. Muchos de ellos se han convertido en imprescindibles para el correcto seguimiento y monitorización de los datos de personas con enfermedades crónicas como la diabetes.
En el caso de la diabetes, enfermedad que requiere del control constante de glucosa, de la inyección de cantidades específicas de insulina y del seguimiento de una dieta estricta, la tecnología conectada a la nube ha aterrizado con fuerza para cambiar totalmente sus rutinas y la relación con su patología.
Una de las innovaciones que está teniendo más impacto en los pacientes con diabetes son los Smartmeters: medidores de glucosa conectados a la nube que sincronizan los resultados de las mediciones con una APP móvil, además de hacer un seguimiento de otros aspectos como la dieta, las dosis de insulina, los fármacos y el ejercicio físico. Aunque existen aplicaciones propias de cada fabricante de medidores, la APP de Social Diabetes ha demostrado ser la más completa, capaz de sincronizarse con la gran mayoría de medidores de glucosa y de cubrir todas las necesidades de las personas con diabetes.
Cuando la aplicación recibe los datos, genera una serie de información práctica sobre las cantidades de alimentos que se pueden consumir y las cantidades necesarias de insulina a inyectarse según el perfil del paciente. Además, esos datos se conectan al instante con el profesional sanitario, que puede consultar y seguir los registros del paciente en cualquier momento y evaluar al paciente con más precisión según sus rutinas y hábitos reales.
Estamos ante una nueva forma de relacionarse con la diabetes que gracias a las TIC se ha vuelto mucho más amena y fácil tanto para el paciente como para el médico o los familiares y cuidadores. Una gran revolución en el aprendizaje de la enfermedad y el control por parte de todos los actores involucrados.
Control de los cuerpos cetónicos
Los cuerpos cetónicos son unos productos de desecho de las grasas que se producen cuando el organismo, recurre a la combustión de las grasas, en lugar de la glucosa para generar energía.
Si la persona con diabetes está enferma o su nivel de glucosa en la sangre es mayor de 250 mg/dL, es importante hacerse un control de cuerpos cetónicos en sangre para detectar la cetosis y prevenir complicaciones agudas como la cetoacidosis.
En el tejido graso del organismo, hay unas células muy especializadas que almacenan la energía en forma de triglicéridos. Cuando el organismo no puede utilizar la glucosa para obtener energía, en el hígado se produce la combustión de la grasa (llamada lipólisis), apareciendo otras sustancias, entre las que se encuentra el acetoacetato, la acetona y el ß-hidroxibutirato. Estas sustancias se llaman cuerpos cetónicos.
La existencia de niveles elevados de cuerpos cetónicos en el organismo puede indicar cetosis o cetoacidosis por lo que se requiere atención médica inmediata.
Causas de la formación de cuerpos cetónicos
Las causas de la formación de los cuerpos cetónicos está estrechamente relacionada con un déficit parcial o total de insulina.
Ésto lleva a un estado de hiperglucemia en la persona con diabetes. Los cuerpos cetónicos se forman cuando por una situación de hiperglucemia, se empieza a utilizar la grasa para obtener energía.
Como consecuencia se producen en el hígado sus productos de desecho: los cuerpos cetónicos que se van acumulando en la sangre.
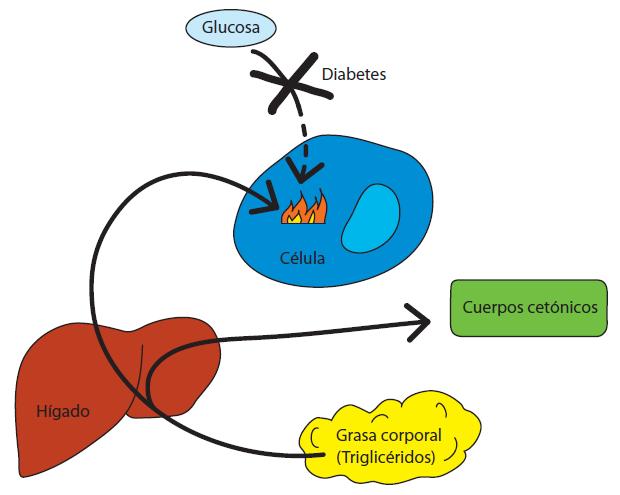
En el tejido graso del organismo, hay unas células muy especializadas que almacenan la energía en forma de triglicéridos. Cuando el organismo no puede utilizar la glucosa para obtener energía, en el hígado se produce la combustión de la grasa (llamada lipólisis), apareciendo otras sustancias, entre las que se encuentra el acetoacetato, la acetona y el ß-hidroxibutirato. Estas sustancias se llaman cuerpos cetónicos.
Más información
Descarga los siguientes documentos para saber más sobre los cuerpos cetónicos en la diabetes:
- Autocontrol de los cuerpos cetónicos
- Guía práctica sobre cuerpos cetónicos
- Interpretación de resultados sobre cuerpos cetónicos
Control preconcepcional en mujeres con diabetes
Cuando se tiene diabetes, el embarazo debe planificarse. En mujeres con diabetes (tipo 1, tipo 2) no es aconsejable el embarazo hasta conseguir el objetivo de control. El buen control de la glucosa (hemoglobina glicosilada menor de 7%) en la concepción y primeras semanas de la gestación asegura que el riesgo de malformaciones congénitas no sea superior al de la población general.Un control glucémico óptimo requiere aprender a manejar el tratamiento en la vida cotidiana (alimentación, ejercicio e insulina). Es imprescindible la medición frecuente y diaria de la glucemia capilar. Hay que tener en cuenta que los abortos no son más frecuentes si el control glucémico es bueno.
Embarazo
Durante el embarazo es necesario un ajuste continuo de la pauta de insulina. En las primeras semanas la glucosa tiende a bajar y las necesidades de insulina pueden ser menores. A partir de la mitad del embarazo las necesidades de insulina aumentan. La alimentación debe adaptarse a las necesidades del embarazo.
La colaboración entre la madre y el equipo sanitario es la mejor garantía para conseguir embarazos sin riesgos.
Control de la diabetes durante el embarazo
La hiperglucemia favorece el exceso de peso en el feto (macrosomía) que puede dificultar el parto y ocasionar hipoglucemia en el recién nacido. Cuanto mejor sea el control glucémico menor riesgo de complicaciones.
Si la embarazada ya tiene complicaciones crónicas de la diabetes (retinopatía, nefropatía) pueden empeorar transitoriamente durante la gestación, pero no se modifica la evolución a largo plazo. Un buen control preconcepcional ayuda a prevenir la progresión de estas complicaciones durante el embarazo.
Parto
Lo habitual es que el parto sea normal, (no siempre es cesárea) y se puede utilizar la anestesia epidural. En el parto la glucemia será controlada por el equipo sanitario con la insulina en sueros. El bebé requerirá inicialmente vigilancia pediátrica para asegurar que no aparece hipoglucemia ni otras complicaciones transitorias (ictericia, poliglobulia, hipocalcemia, etc.).
Lactancia
Después del parto, el buen control de la glucosa materna asegura que la lactancia se produzca con éxito. Los cambios hormonales tras el parto pueden hacer que se necesite incluso menos insulina que antes del embarazo.
La diabetes no es ningún problema para iniciar una lactancia precoz (en las primeras seis horas de vida), la lactancia precoz estimula las hormonas productoras de la leche. La lactancia materna conlleva importantes beneficios para la madre y para el hijo, contribuye a estrechar el vínculo materno-filial.
Las hipoglucemias en la madre no tienen porqué ser más frecuentes durante las tomas. En este periodo la presencia de hipoglucemias no debe justificarse por las sesiones de lactancia, sino por un inadecuado ajuste del tratamiento.
El cuidado del bebé no ha hecho más que empezar, así que su nacimiento no debe ser una excusa para descuidar el control de la diabetes.
Hemoglobina (Hb A1C) y Microalbuminuria
La Hemoglobina (Hb A1C) es un indicador de control de la diabetes, que equivale al promedio de glucemia de las 8-12 últimas semanas previas a la realización del análisis. Se recomienda que su determinación sea trimestral, excepto en formas estables y moderadas de diabetes que permiten análisis más espaciados. El rango de normalidad es variable según la técnica utilizada por el laboratorio pero generalmente es inferior a 6%. Cuanto más se aproxima la Hb A1C a la normalidad menor es el riesgo de presentar complicaciones crónicas de la diabetes. En líneas generales puede establecerse la siguiente relación:
| HbA 1C – % | Glucemia – media (mg/ml) |
|---|---|
| 6 | 115 |
| 7 | 150 |
| 8 | 185 |
| 9 | 215 |
| 10 | 250 |
| 11 | 285 |
| 12 | 320 |
La Hb A1C puede mejorarse mediante
- El ajuste apropiado del tratamiento (alimentación, ejercicio, insulina, comprimidos).
- El control frecuente de la glucemia para realizar correcciones del tratamiento cuando se precise, dado que la hiperglucemia mantenida eleva la Hb A1C.
- La prevención y tratamiento correcto de las hipoglucemias para evitar hiperglucemias posteriores.
- La adaptación a situaciones especiales (enfermedades, viajes, etc.).
Microalbuminuria
Es la eliminación anormal de pequeñas cantidades de proteínas por la orina. Su detección se utiliza como diagnóstico precoz de una alteración renal en su fase inicial (que puede ser reversible) y como marcador de riesgo para enfermedades cardiovasculares.
Este análisis de realiza rutinariamente una vez al año en una muestra aislada de orina de la mañana, o recogida durante un tiempo concreto (8, 12 ó 24 horas). Se considera que es positiva cuando excede los 20 mcg/minuto ó 30 mg/24 horas ó 30 mg/g de creatinina.
El resultado no es fiable si la muestra de orina no se recoge correctamente o se ha realizado ejercicio físico intenso el día anterior.
La Microalbuminuria puede mejorarse mediante
- La supresión del hábito del tabaco.
- La normalización de la tensión arterial.
- La mejora del control de la diabetes.
- La reducción del contenido en proteínas de la alimentación.
- El tratamiento con determinados fármacos.
- La prevención y tratamiento de las infecciones urinarias.


